[シンポジウム3]
医療用光カードと慢性透析療法における
統計調査との関わリ合いについて
| ○小高通夫 |
| 千葉大学医学部附属病院人工腎臓部 |
はじめに
慢性透析療法は、腎不全末期に対する治療として腎移植術と共に大きな柱である。しかしながら腎移植術の症例が欧米各国に比較して極端に少ないことから、我が国の慢性透析患者数は極めて膨大なものとなり1)、かつさらに増加し続けるものと考えられる2)。
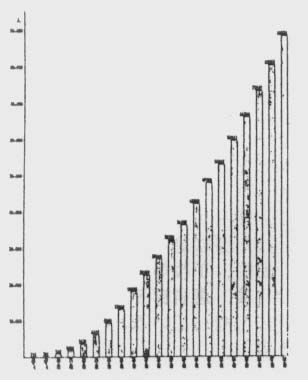
図1に示すものが、1968年4月より1988年12月31日までの我が国における慢性透析患者の推移である。我が国の慢性透析療法の普及の開始は1966年頃と考えられているが3)、1968年には僅か215名であったものが、20年後には88,534名と400倍以上の患者数の増加を見ている。しかも図2に示すように一患者の年齢構成は年度とともに高齢化の傾向が強く示されている。このことは、慢性透析療法の適応となる疾患は、腎自体の疾患によるものが大部分であった当初に比較し、1988年末の統計調査結果では1988年1年間に新しく慢性透析療法に加わった患者の約半数となり、糖尿病などのように系統的疾患に起因する慢性腎不全末期患者の導入が増加し、約1/4となり1)、腎硬化症などを含めてこの系統的疾患による慢性透析患者が増加したためと思われる。
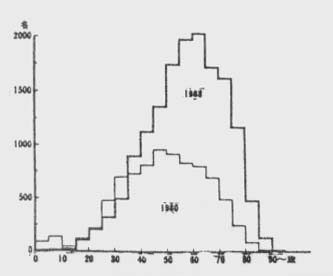
しかも、この年齢の高齢化は、5歳年齢階級別の日本人人口比率で示すと。図3および4のように同一のスケールでは納まらないように、高齢者の増加は、絶対数をみて感ずるもの以上に際立ったものがある。
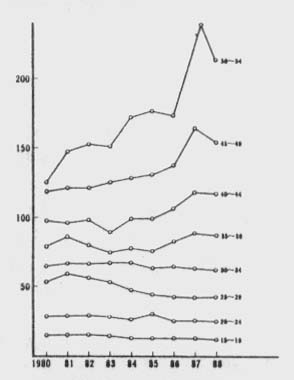
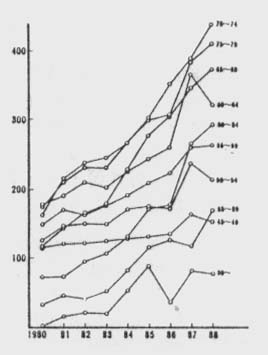
患者数のプラトー化は、1年の新規患者の死亡を除く患者の増加数が既に蓄積された患者の死亡数と等しくなる状態であり、1988年での前者は16,470、後者は7,765とさらに増加することを示している。
当然のことながら、慢性透析療法の生存率は、原疾患と関与し、また年齢と大きな関わり合いのあることは衆知の事実である。
また、慢性透析療法は人為的治療であり、かつ人手を要する治療でもある。しかも現在の人工臓器では、週3回、1回4~5時間の治療を余儀なくされている。したがって、可能ならば、高齢者はこの慢性透析療法に至らずに、慢性腎不全状態で推移するような予防対策が必要である。
これらのことから、慢性透析療法の統計調査は、医学的、社会的、かつ経済的観点に立っても必要性が窺い知れる。しかしながら、前述したように1988年末において、患者数は既に約90,000人に達しており極めて大きな集団となっている。さらに人工的治療とはいえ、10年以上の治療を受けている患者数は1988年末において14,000人以上がおり、その治療の実態は貴重な資料である。
医学的な見地のみにおいても、診断、治療、予防など多くの面からの解析が可能な資料の調査項目が回収率などに影響を与えるは少なくなく、また治療に携わる現場での必要度とも異なることもありうる。
これらを勘案すると、治療の場でも使用でき、患者の病態の推移が記録され、同時に集団での解析が可能な方法が要求される。その点医療用光カードの使用が検討されるべきものと考える。
今回は、日本透析療法学会が1988年までに行ってきた調査項目等を述べ、医療用光カードヘの移行に対しての諸賢のご意見を伺いたいと考えている。
1.調査方法
患者の治療を受けている医療機関を通じ、その医療機関についての調査(施設調査)と患者個々についての調査(患者調査)とを行った。
2.調査項目
2.1. 施設調査
医療機関の所在地、責任者など施設会員名簿の基礎となる項目と、医療従事者の実態、透析治療可能な能力、患者ならびに患者の社会復帰状態の把握が可能な項目からなる。
2.2. 患者調査
患者調査は、性、生年月日、透析導入年月、透析療法を必要とした原疾患。健康保険の種別、1年間の治療方法、転院、予後等の項目からなっている。
これらの項目は、患者群を3群に分け少しく異なる調査票の形式となっている。
2.2.1. 導入患者
導入患者は、その年に始めて慢性透析療法を開始した患者をいい、その年1年間の新規患者総てを1回で登録する方式である。
2.2.2. 追跡調査
2.2.1. で登録された患者は、毎年12月31日現在での状態が、その年の1月1日現在において治療をしている医療機関に調査票が送付され調査される。
2.2.3. 転院患者調査・記載漏れ患者の登録
上記2.2.1. および2.2.2. の調査ではその年の転院患者が対象から漏れることになる。さらに未だ登録されていない患者も存在しうるので、転院患者は勿論、未登録患者についても毎年追加可能の状態にしてある。
3.集計・分析
郵送にて回収された資料を集計・分析した。1年1回の作業であり、随時資科を追加あるいは集計結果を出せる状態にない。
患者のプライバシー保護の目的から、患者の認識項目[氏名(頭から6文字以内)、生年月日、性別、認識番号]とデータとは分離した資料にファイルされている。また患者名ファイルは、作業時以外は、銀行の貸し金庫に保管されている。
したがって、将来必要とするであろう項目についても、資料として出票しておく必要があり、また時代とともに調査項目も変遷を受け、10数年を経た現在では可なり複雑なプログラムとなってしまっている。1988年末の出票は3,000票以上となり、資料の配布も10~15%の状態になっている。
4.調査の推移
患者数の増加、施設数の増加に伴い回収率の低下は否めない。そのために、施設調査による患者数と登録患者数に次第に差が生じてくる状態となる。
さらに、学会への加入率がI00%でないことから、学会に未加入の医療機関に患者が転院する場合も生じてくる。これらの 患者の追跡調査および施設調査が必要となった。
特殊な治療形態であることから、患者数の増加は即医療機関数の増加に結びつかない。最近の傾向では、施設数の増加による患者の吸収よりも、既存の医療機関がその規模拡張することにより患者数増に対処している部が大きい。したがって医療機関の治療する患者数は400名を超えることが稀ではなくなり調査票形式による調査にも問題がでてくる。
5.将来像
1施設での患者数の増加を含めた対策として、日常診療における資料をそのまま利用し、それを集計・分析可能なシステムにすることであろう。前述したように、患者の治療は10年以上、あるいは20年以上継続されるため、月2回の検査データ等を含めると膨大な資料となる。この資料を医療用光カードを利用することにより、解決出来るのではないかと考えている。
問題は先ず、診療録との関係であり、第二はその資料のin putを誰がやるか、検査データ(外注を含めて)、症状、合併症など多彩でありかつ大量となることは明らかである。さらに第三には何処で、どの人達を対象に集計するかという問題である。診療録の真の保有権者の問題や患者のプライバシーの問題を含めて、さらに多くの患者の集計の可能なフォーマット等解決しなければならない問題が山積されている。
1)小高通夫:我が国の慢性透析療法の現状、第34回日本透析療法学会、東京、1989
2)小高通夫、田栗正章:慢性透析療法受療者数の予測について、人工臓器13:1292-1295, 1984
3)稲生綱政、小高通夫:血液透析の回顧と現状、透析会誌 5: 76-85, 1972